Hoe een infectie met het HPV-virus of papillomavirus te herkennen

Inhoud
- stadia
- Methode 1 Herken de symptomen
- Methode 2 Identificeer HPV
- Methode 3 Bezoek een arts
- Methode 4 Preventie van papillomavirus-infectie
Humaan papillomavirus (HPV) of humaan papillomavirus verwijst naar meer dan 100 verschillende virussen, waarvan de meeste seksueel overdraagbare infecties (STI's) zijn die worden opgelopen door direct contact met de slijmvliezen van de geslachtsorganen. Het is de meest voorkomende seksueel overdraagbare aandoening waarbij ongeveer 80% van de vrouwen op enig moment in hun leven besmet is. Sommige soorten papillomavirus kunnen genitale wratten veroorzaken bij zowel mannen als vrouwen. Andere soorten zijn mogelijk verantwoordelijk voor baarmoederhalskanker en andere minder bekende vormen van kanker bij vrouwen, zoals kanker van de vagina, anus en vulva. Bij mannen en vrouwen kan HPV ook keelkanker veroorzaken. Het herkennen van deze infectie is essentieel om goed te behandelen en te genezen. Sommige vormen van papillomavirus zijn gemakkelijk te herkennen, maar andere vereisen een medische diagnose.
stadia
Methode 1 Herken de symptomen
- Zoek naar wratten. Wratten zijn het meest voor de hand liggende symptoom van HPV met een laag risico. Ze komen in de vorm van kleine bultjes, platte laesies of kleine uitsteeksels op de huid. Ze zijn vaak gegroepeerd en kunnen verschijnen in de dagen of maanden na infectie.
- Bij vrouwen verschijnen genitale wratten vaak op de vulva en lippen. Ze kunnen echter ook verschijnen rond de anus, in de vagina of op de baarmoederhals.
- HPV-stammen met een laag risico kunnen ook laesies rond de baarmoederhals veroorzaken, maar in het algemeen leiden ze niet tot de ontwikkeling van kankercellen.
-
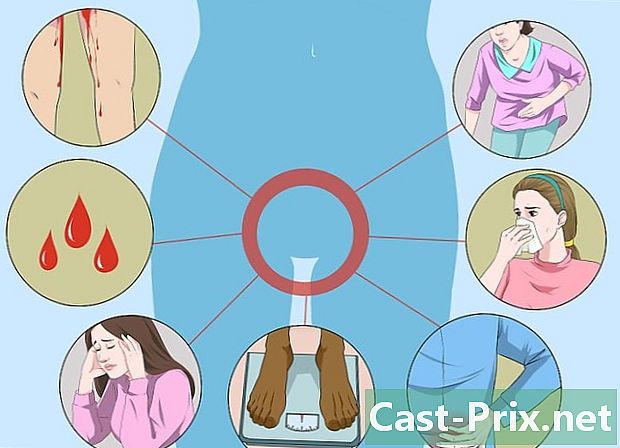
Leer HPV met een hoog risico te detecteren. HPV met een hoog risico heeft zelden bijbehorende symptomen, tenzij het is gevorderd tot gevorderde kanker. Daarom is het belangrijk om elk jaar een bekkenexamen te laten doen met je gynaecoloog. Deze laatste kunnen de problemen detecteren voordat ze evolueren naar het kanker- of precancereuze stadium. Enkele van de geavanceerde HPV-symptomen die baarmoederhalskanker kunnen veroorzaken, zijn onder meer:- onregelmatig bloeden of spotten tussen periodes of na geslachtsgemeenschap;
- onregelmatige menstruatiecycli;
- vermoeidheid;
- gewichtsverlies of eetlust
- rugpijn, pijn in de benen of bekkenpijn
- zwelling in één been
- vaginaal ongemak
- onaangename afscheiding uit de vagina
-

Laat u testen op andere vormen van kanker. Hoog-risico HPV veroorzaakt voornamelijk baarmoederhalskanker, maar is ook verantwoordelijk voor kanker van de vulva, anus en keel. Deze kankers kunnen vroeg worden ontdekt als u regelmatig medische onderzoeken heeft, vandaar het belang van regelmatige screenings.- Gebruik in open gebieden (zoals de vulva of rond de anus) een open handpalm om knobbels te detecteren die kunnen wijzen op de aanwezigheid van genitale wratten.
- Als u denkt dat u op enigerlei wijze bent blootgesteld aan HPV, neem dan contact op met uw verloskundige en uw huisarts. Vraag om gescreend te worden op mogelijke kankers geassocieerd met papillomavirus.
Methode 2 Identificeer HPV
-

Voer een test uit om het type HPV te bepalen. Er worden bijna 100 verschillende virussen beschouwd als een vorm van HPV. Van deze honderd soorten, zijn ongeveer 40 seksueel overdraagbare en ongeveer 60 zijn verantwoordelijk voor wratten op gebieden zoals de handen en voeten.- Papillomavirus dat niet seksueel wordt overgedragen, trekt meestal samen door lichaamscontact (het dringt het lichaam binnen door snijwonden of schaafwonden op de huid) en manifesteert zich als wratten rond het geïnfecteerde gebied.
- Het seksueel overdraagbare papillomavirus dringt het lichaam binnen door direct contact met de geslachtsorganen of door contact tussen de huid en de geslachtsorganen. Infecties rond de mond of in de bovenste luchtwegen worden veroorzaakt door orale seks. Ze komen in de vorm van wratten, maar hebben mogelijk ook geen symptomen. Alleen een medisch onderzoek kan seksueel overdraagbare HPV correct diagnosticeren.
-
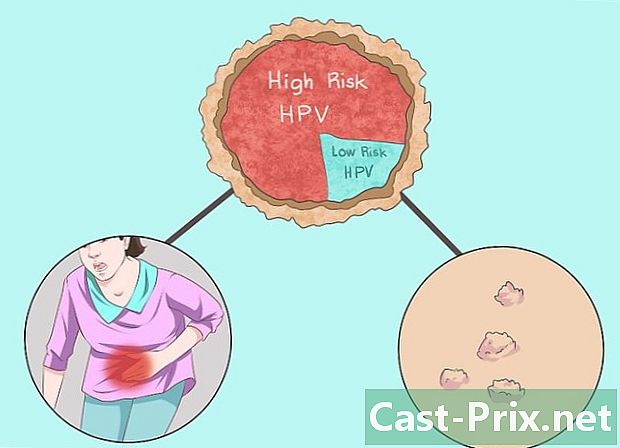
Probeer erachter te komen of het seksueel overdraagbare HPV is. Over het algemeen vallen seksueel overdraagbare papillomavirusstammen in twee hoofdcategorieën: HPV met hoog risico en HPV met laag risico.- Ongeveer 40 soorten HPV worden overgedragen via direct contact met slijmvliezen zoals die rond het genitale gebied worden gevonden. Deze soorten papillomavirussen trekken gemakkelijker samen door seksueel contact.
- HPV's met een hoog risico zijn degenen die seksueel overdraagbaar zijn en meer kans hebben zich te ontwikkelen tot een ernstige aandoening zoals kanker. Hoog-risico HPV-stammen omvatten HPV 16, 18, 31, 33, 45, 52, 58 en een paar andere stammen. Stammen 16 en 18 zijn verantwoordelijk voor de ontwikkeling van de meeste vormen van baarmoederhalskanker. Dit zijn degenen die het meest worden ontdekt omdat ze ongeveer 70% van baarmoederhalskanker veroorzaken. Een medisch onderzoek is nodig om HPV met een hoog risico te diagnosticeren.
- HPV-stammen met een laag risico zijn HPV 6, 11, 40, 42, 43, 44, 53, 54, 61, 72, 73 en 81. HPV 6 en 11 zijn de meest voorkomende vormen van laag-risico HPV. en zijn de stammen die het meest worden geassocieerd met genitale wratten. Spanningen met een laag risico veroorzaken zelden kanker en zijn niet opgenomen in screeningsroutines.
-
Evalueer uw risico's. Bij vrouwen verhogen sommige factoren het risico op het krijgen van HPV. Degenen die meerdere seksuele partners hebben, die een immuunsysteem hebben dat verzwakt is door HIV, die immuunaandoeningen hebben, die behandeld worden tegen kanker of die onbeschermde seks hebben, lopen een groter risico op seksueel overdraagbaar papillomavirus.- Het matchen van een risicofactor betekent niet dat een vrouw HPV heeft of niet. Het is gewoon een indicator die betekent dat het waarschijnlijker is dat het wordt blootgesteld.
Methode 3 Bezoek een arts
-
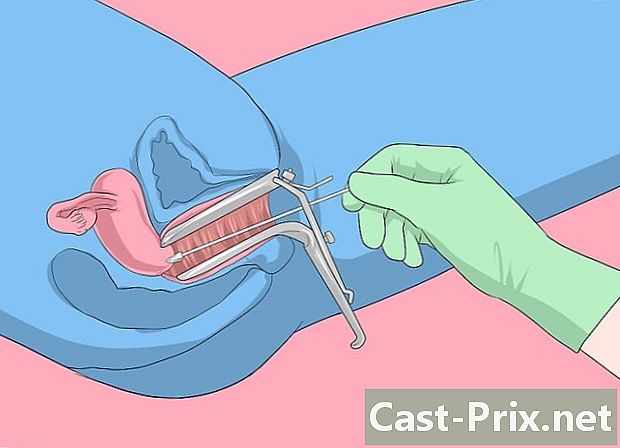
Dien jezelf in voor een Pap-test. De uitstrijkje is de belangrijkste methode die artsen gebruiken om baarmoederkanker of precancereuze veranderingen in de baarmoederhals te diagnosticeren. Als het testresultaat abnormaal is, kan de arts ervoor kiezen om een papillomavirus-DNA-test uit te voeren om te bepalen of de Pap-test HPV-positief is. Sommige artsen voeren echter ook beide onderzoeken tegelijkertijd uit.- Het wordt aanbevolen om elke 3 jaar een Pap-test te doen voor vrouwen jonger dan 65 jaar wier vorige tests normale resultaten hebben opgeleverd. Als het resultaat abnormaal is, zal uw arts een geschikte screeningroutine aanbevelen.
-
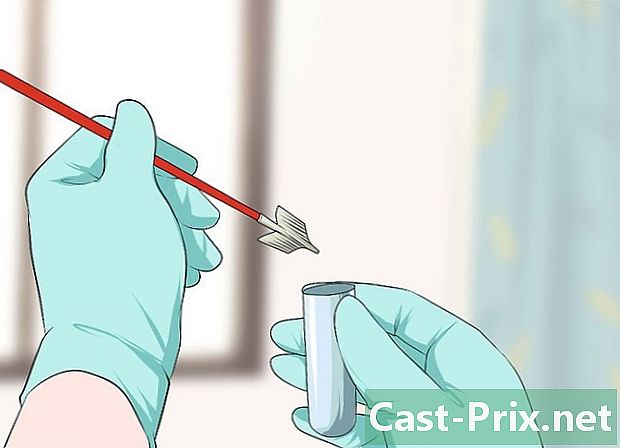
Vraag om getest te worden op HPV. HPV-tests maken geen deel uit van de onderzoeksroutines voor vrouwen, maar de meeste artsen associëren ze met de Pap-test. Als u denkt dat er redenen zijn om dit te doen, kunt u vragen om deze naast de Pap-test te hebben. Monsters voor een HPV-test worden op dezelfde manier genomen als voor een Pap-test, door cellen uit de baarmoederhals te nemen.- Over het algemeen wordt HPV-testen alleen aanbevolen voor vrouwen ouder dan 30 jaar. Het is onwaarschijnlijk dat een arts ze aan jongere patiënten zal aanbevelen.
- Het papillomavirus komt vaak voor bij jonge vrouwen en de meeste stammen worden geëlimineerd door een gezond immuunsysteem voordat symptomen of complicaties optreden. Uw arts kan dan een andere screeningmethode aanbevelen, zoals de Pap-test, om te bepalen of verdere tests nodig zijn.
- Tot op heden zijn HPV-testen alleen effectief ontwikkeld voor vrouwen. Het betekent dat een vrouw haar mannelijke partner niet kan vragen om gescreend te worden op haar risicofactor.
-

Laat je wratten onderzoeken. Neem onmiddellijk contact op met uw arts als u wratten, laesies of brokken rond uw geslachtsdelen opmerkt. Maak zo snel mogelijk een afspraak om wratten of verdachte symptomen te zien.- Genitale wratten verdwijnen vaak vanzelf en afhankelijk van uw specifieke symptomen kan uw arts een strikte monitoring aanbevelen zonder aanvullende behandeling.
- Als uw arts een behandeling aanbeveelt, zal hij waarschijnlijk actuele behandelingen kiezen of besluiten om de wratten te bevriezen. Vraag of de behandeling thuis kan worden toegepast of dat deze door een medische professional moet worden uitgevoerd.
- Als u wordt behandeld voor uw genitale wratten, vraag dan uw arts wat u kunt doen om infecties in dit deel te voorkomen en het risico op wratten in de toekomst te verminderen.
-

Informeer tijdens uw jaarlijkse gezondheidscontrole. Vergeet niet uw arts vragen te stellen over het papillomavirus. Een deel van de controle omvat een onderzoek van de vulva, vagina en anaal gebied. Als u denkt dat u risico loopt op papillomavirusinfecties, vertel uw arts om ook naar deze gebieden te kijken.
Methode 4 Preventie van papillomavirus-infectie
-

Gebruik een condoom. Een correct gebruikt condoom is 97% effectief tegen seksueel overdraagbare aandoeningen. Je moet het gebruiken bij elke vaginale of anale geslachtsgemeenschap en bescherming dragen als een tandheelkundige dam tijdens orale seks. Het is belangrijk om te leren hoe een condoom in te brengen.- Zorg dat er geen sneden, gaten of perforaties in de verpakking zitten. Vergeet ook niet om de vervaldatum te controleren. Gebruik geen verlopen of beschadigd condoom.
- Open voorzichtig de verpakking om ervoor te zorgen dat de latex van het condoom niet scheurt.
- Haal het condoom eruit en pak het bij de punt voordat je het uitrolt op de stijve penis.
- Terwijl u met één hand aan het uiteinde van het condoom trekt, plaatst u het op de kop van de penis en gebruikt u uw andere hand om het naar de basis van de penis af te rollen.
- Gooi het gebruikte condoom weg in een afvalcontainer nadat u het open uiteinde hebt bevestigd.
-
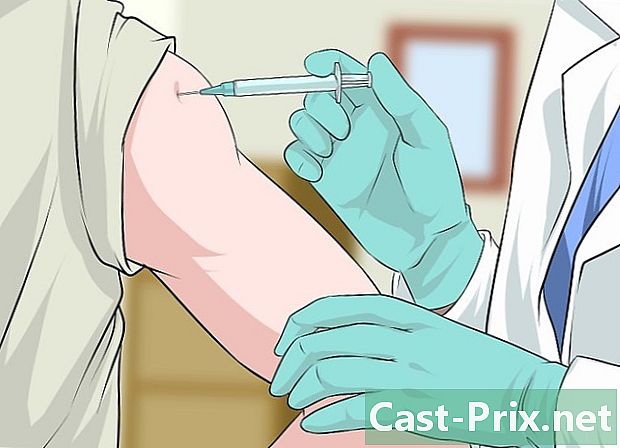
Gevaccineerd worden. Vaccins die beschermen tegen risicovolle HPV-stammen zijn momenteel beschikbaar voor vrouwen en mannen. Het wordt aanbevolen dat meisjes tussen de 11 en 12 jaar worden gevaccineerd, maar het vaccin kan op elk moment tussen 9 en 26 jaar worden toegediend. Jongens kunnen worden gevaccineerd op 11 of 12 jaar oud, of tot 21 jaar oud.- Het is het beste om een meisje of vrouw te vaccineren voordat ze seksueel actief wordt, maar het vaccin kan ook worden gegeven aan een seksueel actieve jonge vrouw.
- Over het algemeen worden papillomavirusvaccins gegeven als 6-injecties gedurende 6 maanden.
-

Verberg je seksuele geschiedenis niet. Wanneer u van plan bent een relatie met een nieuwe partner te hebben, praat dan met hem open en eerlijk over uw seksuele geschiedenis. Vertel hen over de soorten examens en tests die u onlangs hebt voltooid en het aantal rapporten dat u hebt gehad sinds uw laatste test of examen.- Neem de tijd om uw seksuele geschiedenis met uw nieuwe partner te bespreken voordat u een relatie met hem overweegt.
- Wees niet bang om hem vragen te stellen zoals: "Heb je symptomen opgemerkt die kunnen worden veroorzaakt door het papillomavirus zoals wratten? En "Hoeveel seksuele partners heb je al gehad? "
- Als een persoon weigert dit soort informatie met u te delen, respecteer dan zijn beslissing, maar weet ook dat u niet verplicht bent om relaties met iemand te hebben en dat u een rapport kunt weigeren als u niet geen informatie die u op uw gemak zou kunnen stellen.
- De meeste seksueel actieve mannen en vrouwen zullen op enig moment in hun leven met papillomavirus worden besmet. De meeste infecties zullen echter verdwijnen voordat de symptomen of complicaties tijd hebben gehad om zich te manifesteren.
- Onthouding is de zekerste manier om papillomavirus te voorkomen. Het is een relevante keuze voor iedereen die besluit seksueel actief te worden of besluit seksuele activiteit uit te oefenen.
- Ongeveer 30 miljoen seksueel actieve volwassenen over de hele wereld hebben genitale wratten. In Frankrijk zijn er jaarlijks 107 nieuwe gevallen per 100.000 Fransen.
- Het papillomavirus kan delen infecteren die niet door een condoom worden beschermd.
- Sommige categorieën mensen lopen een hoger risico op HPV-gerelateerde kankers. Dit is bijvoorbeeld het geval bij homo- en biseksuele mannen en bij mensen met een verzwakt immuunsysteem (inclusief mensen met hiv / aids).